Ouça acima o conteúdo deste artigo.
A poliomielite ou paralisia infantil é uma doença infectocontagiosa aguda, causada pelo poliovírus selvagem, com gravidade variável. As manifestações clínicas variam desde quadros inaparentes até sintomas como febre, mal-estar, cefaleia, distúrbios gastrointestinais e rigidez de nuca, acompanhadas ou não de paralisia e atrofia permanente, geralmente unilateral em membros inferiores, em 1% dos casos.
A Iniciativa Global de Erradicação da Pólio criada em 1988 teve muito sucesso, com a redução de 99% dos casos até 2017. Porém, dois países, Paquistão e Afeganistão, permaneceram com a poliomielite de forma endêmica. Até que a transmissão do poliovírus seja interrompida nesses países, todos os países permanecem em risco de importação de pólio.
O último caso de poliomielite no Brasil foi em 1989, na cidade de Souza, na Paraíba e o Brasil com os demais países da América obtiveram o certificado de área livre do poliovírus selvagem em seu território, desde 1994, pela Organização Pan-Americana de Saúde (OPAS). A partir de então o Brasil assumiu um compromisso com a OPAS e a Organização Mundial de Saúde (OMS) de não permitir a reintrodução da doença no país. Para a erradicação global da pólio são necessárias altas coberturas vacinais (≥ 95% da população-alvo) como principal estratégia.
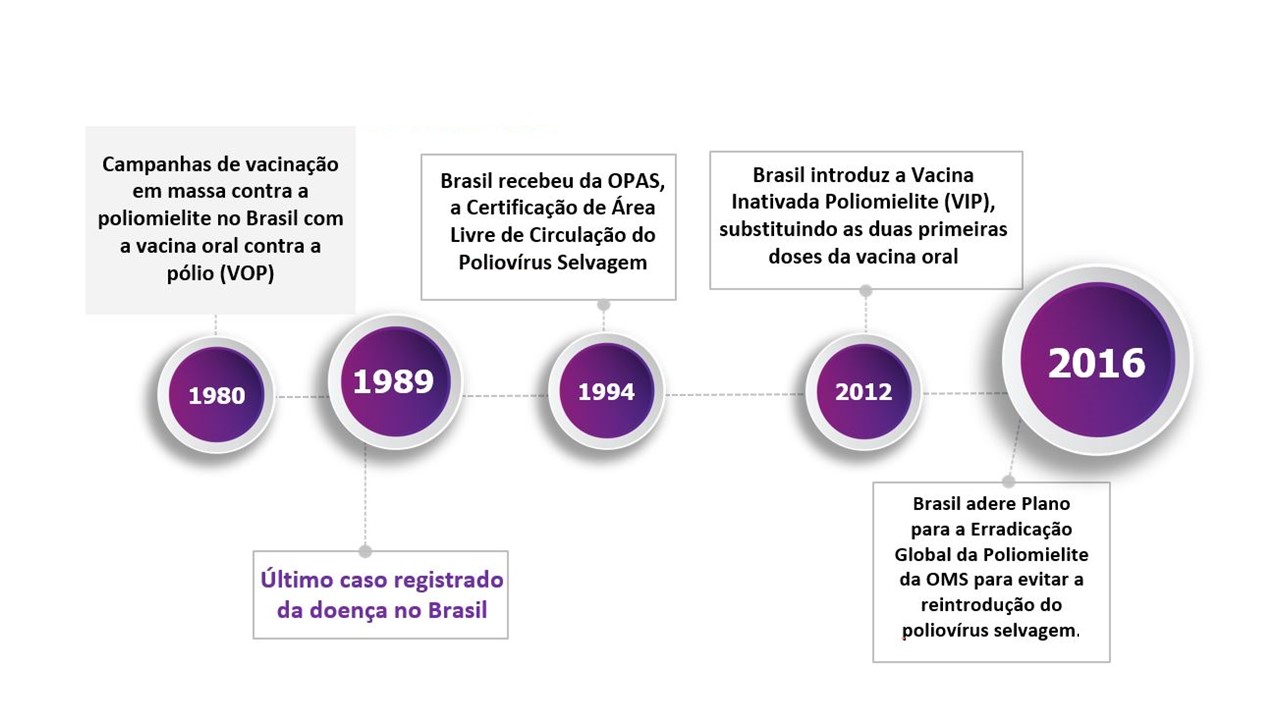
Quadro da poliomielite no Brasil (reprodução: Ministério da Saúde)
Dos três sorotipos de poliovírus - P1, P2 e P3 - o sorotipo 2 e 3 desapareceram em 1999 e 2012, respectivamente, sendo certificada a erradicação global do P2 em setembro de 2015 e do P3 em outubro de 2019. O P1 é o que tem causado os casos de poliomielite selvagem nos últimos anos em países endêmicos (Afeganistão e Paquistão) e em países considerados livres de pólio selvagem (como Malawi, 1 caso em 2021; Moçambique, 8 casos em 2022).
Além destes sorotipos selvagens, a vacina poliomielite oral (VOP) pode ocasionar, raramente, um evento adverso, a poliomielite associada à vacinação (VAPP) e o aparecimento do poliovírus derivado de vacina (VDPV) - que é uma cepa geneticamente distinta da cepa vacinal. Na VAPP, o vírus vacinal replica no intestino, readquire a neurovirulência, causando poliomielite no vacinado e nos contatos não vacinados. O risco é maior quando a VOP é administrada como primeira dose do esquema primário e é reduzido quando se aplica a vacina poliomielite inativada (VIP) na primeira dose, seguido pela VOP.

(Imagem: Erasmo Salomão/Ministério da Saúde)
No Brasil, desde 2012, o esquema vacinal para poliomielite é sequencial; e, desde 2016, as três primeiras doses passaram para VIP (aos 2, 4 e 6 meses) e VOP nas doses subsequentes (15 meses e 4 anos). O VDPV readquire a neurovirulência após longos períodos de replicação do vírus atenuado, seja por infecção prolongada em pacientes com imunodeficiência primária (VDPVi), seja por surtos de pólio em locais com baixa cobertura vacinal.
Apesar de realização de campanhas para poliomielite e de multivacinação, para atualização da caderneta, tem sido detectada uma progressiva queda na cobertura vacinal para poliomielite no Brasil, desde 2016, assim como para outras vacinas. Este fato foi acentuado pela pandemia de Covid-19, e atualmente encontra-se em 69%, o que possibilita a reintrodução do poliovírus selvagem e o surgimento de VDPVs, classificando o Brasil como país de muito alto risco para a poliomielite, conforme quadro abaixo.

Desta forma, o principal objetivo da vigilância epidemiológica é garantir que haja enfrentamento oportuno, diante de todo evento de detecção ou surtos causado pela doença. Várias medidas são tomadas para evitar a introdução da doença novamente: vigilância em aeroportos com a chegada de estrangeiros, vigilância ambiental e principalmente a vacinação.
No ambiente hospitalar são realizadas ações específicas para detectar rapidamente a reintrodução do poliovírus (selvagem ou derivado da vacina), que consiste em três pilares:
1. Notificação compulsória, oportuna em 24 horas e investigação de todo caso de paralisia ou paresia flácida em menores de 15 anos, independentemente da hipótese diagnóstica, ou suspeita de poliomielite em qualquer indivíduo com história de viagem aos países com circulação de poliovírus, ou contato com indivíduo proveniente destes locais.
2. Busca Ativa Semanal de todos os pacientes menores de 15 anos internados com PFA e investigação oportuna.
3. Notificação Negativa (ou positiva) Semanal - A partir destas buscas, o hospital deve relatar se houve ou não a ocorrência de casos de PFA em menores de 15 anos, na semana epidemiológica anterior.
Estes dados, coletados sistematicamente, subsidiarão a tomada de decisão em saúde. Na ocorrência de um único evento ou surto de poliomielite, uma série de ações serão implementadas pelo SUS, com objetivo de prevenir a ocorrência de novos casos (identificação do poliovírus, investigação de contatos/coleta de fezes, busca ativa e implementação da vacinação).

Dadas as informações acima, fica o nosso apelo à comunidade para incentivar a vacinação como medida crucial para a diminuição do risco de reintrodução desta terrível doença.
Referências
World Health Organization Weekly epidemiological record. Polio vaccines: WHO position paper – June 2022; 97: 277-300.
Ministério da Saúde - Highlights of New Wild Poliovirus and cVDPV Positives Reported Globally this Week (Setembro - 2022)
Centro de Vigilância Epidemiológica “Prof. Alexandre Vranjac” – Divisão de Imunização. Documento Técnico: Campanha Nacional de Vacinação contra a poliomielite e multivacinação para atualização da caderneta de vacinação da criança e do adolescente. 03/08/2022. Estado de São Paulo.
Autoras

Maria Aparecida Gadiani Ferrarini
Médica Assistente da Disciplina de Infectologia Pediátrica do Departamento de Pediatria da Escola Paulista de Medicina, Universidade Federal de São Paulo (EPM/Unifesp). Doutora em Ciências pela Unifesp. Outras informações, clique aqui.
 Alessandra Ramos Souza
Alessandra Ramos Souza
Doutora em Pediatria e professora afiliada do Departamento de Pediatria da Escola Paulista de Medicina, Universidade Federal de São Paulo (EPM/Unifesp). Médica do Centro de Referência para Imunobiológicos Especiais (Crie/Unifesp). Outras informações, clique aqui.

Suely Miyuki Yashiro
Coordenadora do Núcleo Hospitalar de Epidemiologia do Hospital São Paulo, hospital universitário da Universidade Federal de São Paulo (HSP/HU Unifesp). Graduada em Medicina pela Universidade Estadual de Campinas (Unicamp). Residência em Medicina Preventiva e mestrado em Saúde Coletiva pela Unifesp. Outras informações, clique aqui.